De COVID-19-pandemie heeft de wereldwijde kennis over beademing op de intensive care (IC) in een stroomversnelling gebracht. Bij een ernstige COVID-pneumonie met acuut respiratoir falen is beademing vaak noodzakelijk. De Een COVID-pneumonie is een longontsteking veroorzaakt door het SARS-CoV-2-virus. Het virus valt de epitheelcellen van de longblaasjes (alveoli) aan, wat leidt tot een hevige ontstekingsreactie. Het longweefsel raakt beschadigd, er ontstaat vochtophoping en de gasuitwisseling (opname van zuurstof, afgifte van CO2) raakt verstoord. Patiënten ontwikkelen hypoxemie (zuurstoftekort in het bloed), die kan evolueren naar ARDS (Acute Respiratory Distress Syndrome). Bij non-invasieve beademing wordt de patiënt beademd via een masker (neusmasker, volgelaatsmasker of helm) zonder dat er een beademingsbuis in de luchtpijp wordt geplaatst. De meest gebruikte vorm bij COVID-pneumonie is CPAP (Continuous Positive Airway Pressure) of BiPAP (Bilevel Positive Airway Pressure). De beademingsmachine blaast zuurstofrijke lucht in de longen onder een positieve druk. Dit houdt de longblaasjes open, verbetert de zuurstofopname en vermindert de ademarbeid voor de patiënt. De patiënt ademt zelfstandig, maar wordt ondersteund door de machine. Bij invasieve beademing wordt een endotracheale tube (beademingsbuis) via de mond of neus in de luchtpijp gebracht. De tube wordt verbonden met een beademingsmachine die volledig de ademhaling overneemt of ondersteunt. De De beademingsmachine blaast een ingesteld volume of druk in de longen. De frequentie, het zuurstofpercentage (FiO2) en de positieve eindexpiratoire druk (PEEP) worden ingesteld door de intensivist. Bij COVID-ARDS wordt vaak een long-protectieve beademing toegepast: lage teugvolumes (6 ml/kg ideaal lichaamsgewicht), hoge PEEP en beperkte plateau-druk. De keuze tussen NIV en invasieve beademing hangt af van de ernst van de hypoxemie, de klinische evolutie en de draagkracht van de patiënt. Bij invasieve beademing wordt de patiënt onder sedatie gebracht en voelt hij niets van de tube. Bij NIV kan het masker ongemakkelijk zijn, maar de beademing zelf is pijnloos. Bij NIV kan de patiënt praten tussen de beademingsslagen door. Bij invasieve beademing is praten niet mogelijk zolang de tube door de stembanden zit. Dit varieert sterk, maar gemiddeld duurt invasieve beademing bij COVID-pneumonie 14 tot 21 dagen. Sommige patiënten hebben weken tot maanden beademing nodig. Medische disclaimer: Deze informatie is uitsluitend bedoeld voor educatieve doeleinden en vervangt geen medisch advies. Raadpleeg altijd een arts of Wat is een COVID-pneumonie?
Non-invasieve beademing (NIV)
Hoe werkt NIV?
Voordelen van NIV
Nadelen van NIV
Invasieve beademing (intubatie)
Hoe werkt invasieve beademing?
Voordelen van invasieve beademing
Nadelen van invasieve beademing
Wanneer kiest de intensivist voor welke methode?
Indicaties voor NIV bij COVID-pneumonie
Indicaties voor invasieve beademing
COVID-specifieke aandachtspunten
Veelgestelde vragen
Is beademing pijnlijk?
Kan een patiënt praten tijdens beademing?
Hoe lang duurt beademing bij COVID?
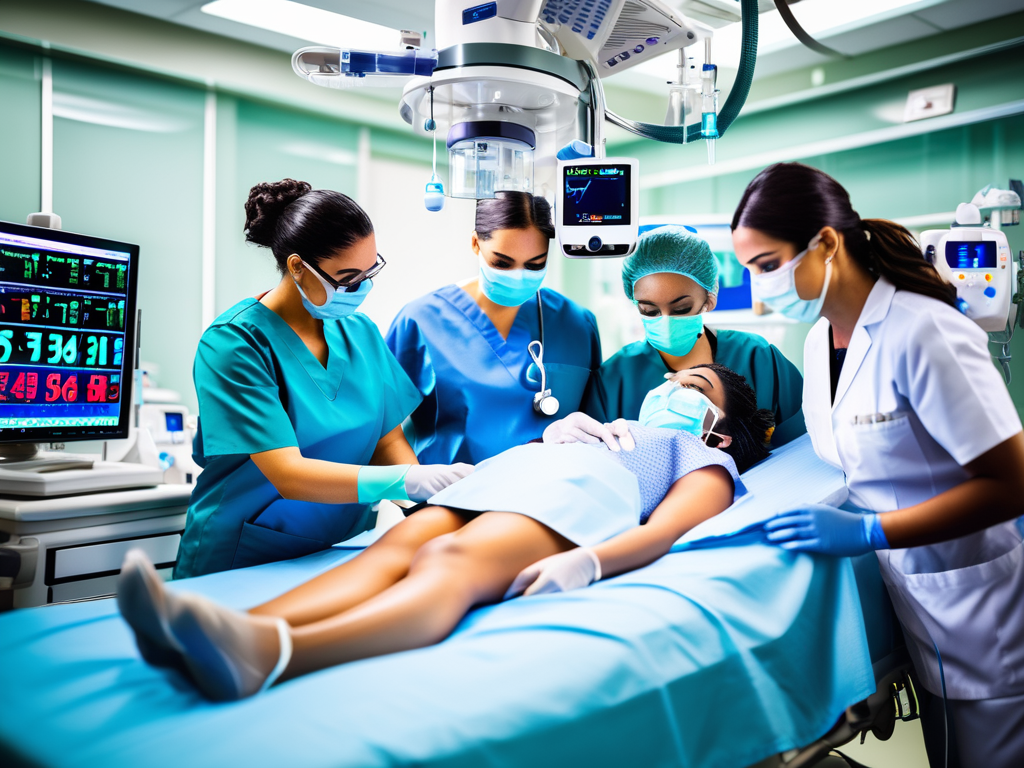
Beademing op IC: invasieve versus non-invasieve beademing bij COVID-pneumonie
door